С ростом частоты возникновения токсических, воспалительных поражений почек, вовлечения их в патогенез гипертонической болезни, а также в связи с нефрологическими осложнениями терапии понятие хронической болезни почек (ХБП) в настоящее время получило широкое распространение. [14,10]
В последние годы особое звучание приобретает термин «ишемическая болезнь почек», в то же время все чаще она обнаруживается у пациентов с ИБС и вне непосредственного поражения почечных артерий. [2] Являясь и самостоятельным, и вторичным процессом, ХБП представляет собой весомый фактор риска неблагоприятных исходов после инфаркта миокарда (ИМ). Причем даже в легком варианте она негативно влияет на частоту сердечно-сосудистых событий и смерти. [1] Раннее выявление ХБП представляется важным особенно при острых формах ИБС, поскольку позволяет выделить подгруппу пациентов, имеющих существенно менее благоприятный прогноз, например при остром коронарном синдроме (ОКС).[3] В литературе представлены данные о том, что среди пациентов с ОКС нормальная функция почек (скорость клубочковой фильтрации (СКФ) > 90 мл мин./1,73 м2) определялась только в 16% случаев! [7]
Анализ данных крупных исследований TIMI, InTIME-II у пациентов с ИМ и подъемом сегмента ST на электрокардиограмме выявил повышение 30-дневной летальности при легкой, умеренной и тяжелой ХБП в 1,4; 2,1 и 3,8 раза соответственно в сравнении с пациентами, имеющими нормальную функцию почек. [5]
При ОКС без подъема сегмента ST, по данным мета-анализа 5 исследований TIMI, снижение СКФ ассоциировалось с возрастанием 30-дневной и 6-месячной летальности, частоты рецидивов ишемии миокарда, инсультов и больших кровотечений. [4]
К дополнительным факторам риска развития сердечно-сосудистых осложнений при патологии почек относятся:
- факторы, связанные с повышенной проницаемостью почечных мембран;
- активация ренин-альдостероновой системы почек;
- почечная артериальная гипертензия;
- нефрогенная анемия, связанная со снижением синтеза эритропоэтина;
- накопление токсических метаболитов и непосредственно уремических токсинов. [14]
В доступной литературе мало представлено работ, характеризующих особенности клинического течения острых форм ИБС у больных с ХБП. Это отчасти обусловлено относительной новизной термина и определения ХБП, применимостью новых критериев нарушения функции почек. В то же время клинические наблюдения свидетельствуют о многочисленных примерах неблагоприятных ассоциаций ХБП и ИБС (в литературе описаны острые и хронические ренокардиальные и крадиоренальные синдромы).
Мы решили в меру сил и возможностей восполнить этот пробел. Целью нашей работы стало изучение влияния хронической болезни почек на клиническое течение инфаркта миокарда. В свое исследование мы включили 455 пациентов, лечившихся в Санкт-Петербургском ГБУ НИИ СП им. И.И. Джанелидзе (2012–2013 гг.) по поводу ИМ. Всех пациентов мы разделили на 3 группы.
В первую (I) группу вошли 310 человек, у которых более 3 месяцев было известно о структурном и/или функциональном повреждении почек и снижении СКФ до 60 мл/мин./1,73 м2 или без таковой, а также пациенты, у которых не было в прошлом этих изменений. Таким образом, в I группу вошли больные, которые страдали ХБП 1 ст., ХБП 2 ст., снижением клубочковой фильтрации, связанным с возрастом, и больные ИБС без ХБП. В этой группе средний возраст пациентов составил 58,4 ± 6,5 года, мужчин было 201 (64,8%), женщин – 109 (35,2%).
Во вторую (II) группу вошли 92 больных, у которых было известно о ХБП 3а ст. (СКФ от 59 мл/мин./1,73 м2 до 45 мл/мин./1,73 м2) с признаками структурного и/или функционального повреждения почек или без такового. Средний возраст пациентов этой группы – 64,5 ± 6,2 года, из них мужчин 51 (55,4%), женщин – 41 (44,6%).
В третью (III) группу вошли 53 пациента с ХБП 3б ст. (СКФ от 44 мл/мин./1,73 м2 до 30 мл/мин./1,73 м2 с признаками структурного и/или функционального повреждения почек или без этого). Средний возраст больных составил 65,3 ± 5,4 года. Мужчин в этой группе было 30 (56,6%), женщин – 23 (43,4%).
Таким образом, II и III группы составили больные с умеренной ХБП.
Пациенты старше 75 лет в исследование не включались. Для характеристики функционального состояния почек использовались Рекомендации K/DOQI(2002);9 CКФ рассчитывалась по формуле MDRD. [6]
Для оценки достоверности различий между показателями в 2 выборках был использован непараметрический критерий – угловое преобразование Фишера (ϕ). Различия между двумя группами считались достоверными (p < 0,05), если эмпирическое угловое преобразование Фишера находилось в зоне значимости 1,64 < ϕ < 2,31, и тем более достоверными (p < 0,01), если значение эмпирического углового преобразования Фишера превышало 2,31 (ϕ > 2,31). [12]
Мы выявили Q инфаркт миокарда (QИМ) у 170 (54,8%) человек I группы, у 44 (47,8%) Пациентов – II и в 26 (49,1%) случаях – в III (p > 0,05). Соответственно, не QИМ был диагностирован в 140 (45,2%), 48 (52,2%), 27 (50,9%) случаях (все p > 0,05). Таким образом, достоверных различий частоты встречаемости ИМ между исследуемыми группами выявлено не было. При анализе частоты повторных ИМ было обнаружено, что они происходили достоверно чаще у пациентов II (39–42,4%) и III (23–43,4%) групп по сравнению с больными I группы (92–29,7%; p < 0,05).
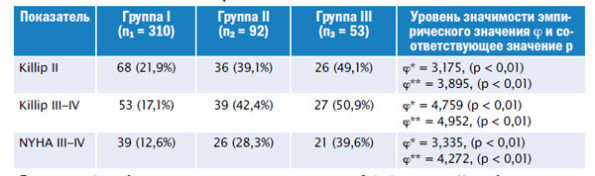
Анализ случаев острой (по Killip) и хронической (по NYHA) сердечной недостаточности по 3 группам представлен в таблице 1.
Таблица 1. Развитие сердечной недостаточности у пациентов с инфарктом миокарда и хронической болезнью почек
Примечания: ϕ* – уровень значимости эмпирического значения между I и II группами; ϕ** – уровень значимости эмпирического значения между I и III группами.
Как видно из таблицы, развитие как острой, так и хронической сердечной недостаточности достоверно увеличивалось в группах с CКФ < 59 мл/мин./1,73 м2 по сравнению с частотой встречаемости СН у пациентов с более высокой CКФ. При этом если в I группе сердечная недостаточность Killip III–IV встречалась относительно реже, чем Killip II, и составляла 17,1%, то во II и III группах она выявлена практически у половины больных. Прогрессирование ХСН к концу пребывания в стационаре также отмечалось достоверно чаще у пациентов с ХБП 3а и ХБП 3б, чем у больных I группы, возрастая при этом в разы и практически приближаясь к 40% случаев в III группе. Сопоставляя наши результаты с литературными данными, мы обнаружили, что сниженная функция почек ассоциируется с возрастанием в 3,3 раза риска осложнений, в первую очередь сердечной недостаточности,12-13 что обусловлено в т.ч. и дополнительными факторами риска развития этих осложнений при патологии почек. [12]
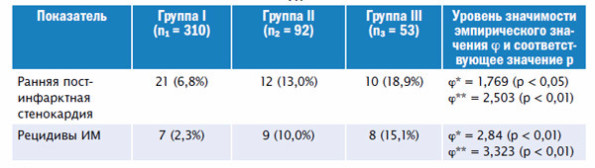
При дальнейшем наблюдении у пациентов всех групп были выявлены случаи развития ранней постинфарктной стенокардии и рецидивы ИМ. Результаты встречаемости этих состояний представлены в таблице 2.
Таблица 2. Развитие острого коронарного синдрома у пациентов с инфарктом миокарда и ХБП
Примечания: ϕ* – уровень значимости эмпирического значения между I и II группами; ϕ** – уровень значимости эмпирического значения между I и III группами.
Частота развития ранней постинфарктной стенокардии была достоверно выше у пациентов с умеренной дисфункцией почек. Так, у пациентов III группы она возникала в 2,8 раза чаще по сравнению с пациентами I группы. Что касается рецидивов ИМ, то по сравнению с I группой они возникали в 4,3 раза чаще во II группе, в 6,5 раз чаще – в III группе и достигали 15,1% у больных ХБП 3 стадии.
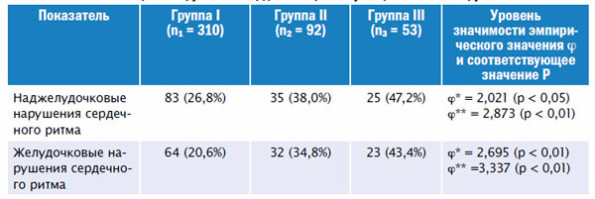
Нарушения сердечного ритма: желудочковая экстрасистолия высоких градаций, желудочковая тахикардия и фибрилляция желудочков, а также наджелудочковые нарушения ритма (главным образом мерцания/трепетания предсердий), выявленные у пациентов всех групп, представлены в таблице 3.
Таблица 3. Нарушение сердечного ритма у пациентов всех групп
Примечания: ϕ* – уровень значимости эмпирического значения между I и II группами; ϕ** – уровень значимости эмпирического значения между I и III группами.
Как видно из таблицы, при снижении СКФ у исследованных больных увеличивалось количество желудочковых и наджелудочковых нарушений сердечного ритма. Их частота достоверно увеличивалась с нарастанием степени дисфункции почек, и при ХБП 3б они присутствовали практически у половины больных этой группы, что значительно отягощало течение заболевания у этих пациентов в госпитальном периоде. В литературе также встречаются данные об увеличении частоты нарушений сердечного ритма у больных с ИМ и ХБП. [11]
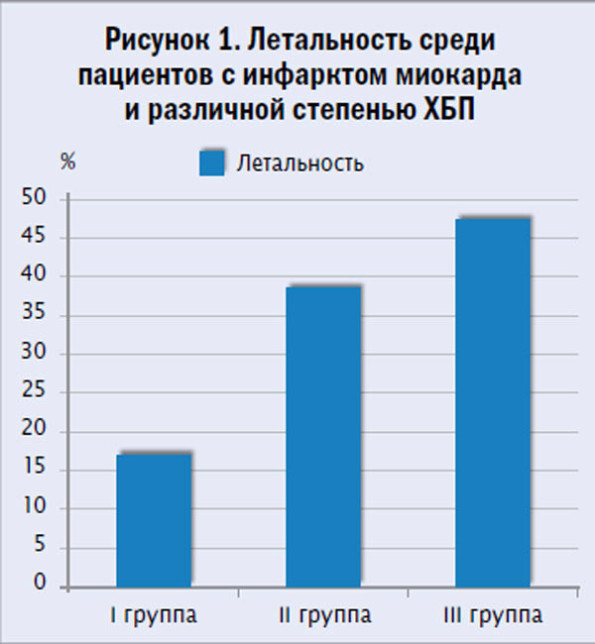
Летальность среди больных с ИМ и ХБП достоверно возрастала с увеличением степени тяжести ХПБ. Данные по этому положению представлены на рисунке 1.
Летальность во II группе была в 2,4 раза (ϕ* = 4,329; p < 0,01), а в III в 2,9 раз (ϕ** = 4,561; p < 0,01) выше, чем в I группе, достигая практи- чески половины всех случаев в III группе. Увеличение 30-дневной летальности в несколько раз при умеренном снижении СКФ отмечают и многие другие авторы.[5-8]
Из данных нашего исследования видно, что наличие ХБП и степень тяжести нарушений почечной функции существенным образом влияют на частоту встречаемости неблагоприятных клинических сателлитов ИМ. Это утверждение справедливо для таких значимых клинических событий при ИМ, как сердечная недостаточность, рецидивы острых коронарных синдромов, прогностически неблагоприятные нарушения сердечного ритма. Кроме того, наличие и степень выраженности нарушений клубочковой фильтрации негативно (и значительно!) влияют на показатели летальности у больных ИМ.
Нами также выявлена наиболее тяжелая когорта пациентов (с ХБП выше 3 стадии), у которых госпитальный период протекает с существенными осложнениями и в несколько раз чаще заканчивается летальным исходом по сравнению с больными, имеющими менее существенные нарушения функции почек.
Выводы:
- Умеренная почечная дисфункция достоверно увеличивает частоту повторных ИМ.
- Сердечная недостаточность, как острая, так и хроническая развивается значимо чаще у пациентов с ХБП 3а и ХБП 3б по сравнению с больными со снижением СКФ до 60 мл/мин./1,73 м2.
- Ранняя постинфарктная стенокардия и рецидивы ИМ возникают достоверно чаще у пациентов II и III групп по сравнению с I.
- Наджелудочковые и желудочковые нарушения сердечного ритма выявлены у пациентов с ХБП 3а и ХБП 3б в более значительном числе случаев, чем у больных I группы.
- Среди пациентов с умеренным снижением СКФ отмечена достоверно более высокая летальность по сравнению с показателем смертности у больных с СКФ не ниже 60 мл/мин./1,73 м2.
- Ввиду неблагоприятных клинических ассоциаций и осложненного течения ИМ у пациентов с сопутствующей дисфункцией почек целесообразно максимально раннее выявление нарушений клубочковой фильтрации у таких больных, оказание им повышенного внимания, организация усиленного мониторинга и учета нефротоксического действия ЛС.
По последним данным
...исследования российско-шведской группы ученых показали, что продолжительный прием антиоксидантов, избирательно воздействующих на митохондрии, снижает риск ССЗ, связанных с возрастными изменениями миокарда. Специалисты знают, что сердечно-сосудистая смертность у лабораторных мышек связана с развитием гипертрофической кардиомиопатии, которая сопровождается увеличением размера сердца, воспалением и фиброзом миокарда, т.е. патологическими процессами, связанными с окислительным стрессом. Антиоксиданты, нейтрализующие активные формы кислорода, могут замедлить их развитие. Гистологические исследования подтвердили это: размеры сердца у животных, получавших антиоксидант SkQ1, к концу жизни было в 1,5 раза меньше (как и количество коллагеновых волокон в тканях миокарда), чем у животных из контрольной группы. Таким образом, развитие возрастной кардиомиопатии у животных было существенно снижено.
Литература
- Bhatt D.L., Roe M.T., Peterson E.D. et al. Utilization of early invasive management strategies for high-risk patients with non-ST-segment elevation acute coronary
- Coresh J., Astor B.C., Greene T. et al. Prevalence of chronic kidney disease and decreased kidney function in the adult US population. Third National Health and
- Das M., Aronow W.S., McClung J.A., Belkin R.N. Increased prevalence of coronary artery disease, silent myocardial ischemia, complex ventricular arrhythmias, atrial fibrillation, left ventricular hypertrophy, mitral annular calcium, and aortic valve calcium in patients with chronic renal insufficiency. Cardiol. Rev. 2006; 14: 14–17.
- Gibson C.M. et al. Association of glomerular filtration rate on presentation with subsequent mortality in non-ST-segment elevation acute coronary syndrome; observations in 13307 patients in five TIMI trials. Eur. Heart. J. 2004; 25(22): 1998–2005.
- Gibson C.M., Pinto D.C., Murphy S.A et al. Association of creatinine and creatinine clearance on presentation in acute myocardial infarction with subsequent mortality. JACC. 2003; 42: 1535–1543.
- http://www.mdrd.com/(дата обращения 11.02.2014).
- Masoudi F.A., Plomondon M.E., Magid D.J. et al. Renal insufficiency and mortality from acute coronary syndromes. Am. Heart. J. 2004; 147: 4: 623–629.
- National Kidney Foundation. K/DOQI Clinical Practice Guidelines for Chronic Kidney Disease: Evaluation, Classification, and Stratification. American Journal of Kidney Diseases. 2002; 39(1): 266.
- Nutrition Examination Survey. Am. J. Kidney Dis. 2003; 31: 1–12.
- Sarnak M.J., Levey A.S., Schoolwerth A.C. et al. Kidney disease as a risk factor for development of cardiovascular disease. Circulation. 2003; 108: 2154–2169. syndromes. Results from the CRUSADE Quality Improvement Initiative. JAMA, 2004; 292: 2096–2104.
- Tessone A., Gottlieb S., Barbash I.M. et al. Underuse of Standard Care and Outcome of Patients with Acute Myocardial Infarction and Chronic Renal Insufficiency. Cardiology. 2006; 108(3): 193–199.
- Гублер Е.В. Вычислительные методы анализа и распознавания патологических процессов. Л., 1978, 86 с.
- Николайчук Е.И., Бородзюля М.Э., Беркович О.А. Диагностические методы выявления нарушения функционирования почек у пациентов с ИБС и сердечной недостаточностью//Регионарное кровообращение и микроциркуляция, №4, 2008, с. 10–15.
- Шестакова М.В., Дедов И.И. Сахарный диабет и хроническая болезнь почек. М., Медицинское информационное агентство, 2009, 482 с.
Источник: Обрезан А. Г., Скородумова Е. А., Костенко В. А., Александров М. В., Федоров А. Н. Влияние хронической болезни почек на течение инфаркта миокарда в госпитальном периоде \\ Вестник Санкт-Петербургского университета. Серия 11: Медицина. 2014. №4. С. 50-55.